Dermatologie: quelles solutions aux maux de la peau
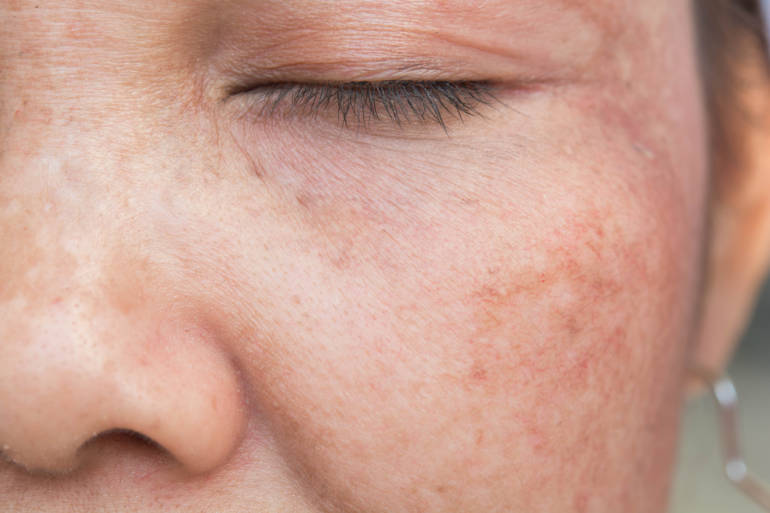
Rougeurs
Dès qu’il fait un peu chaud ou froid, que vous mangez épicé ou que vous buvez un peu d’alcool, le rouge vous monte aux joues? Si vous avez un phototype clair (cheveux blonds, yeux clairs), il n’y a rien de surprenant: cette rosacée due à la dilation des vaisseaux capillaires est fréquente chez les personnes à la peau claire. A partir de quand est-il justifié de consulter alors? «A ce stade, la couperose ne produit qu’un inconfort esthétique et n’est pas facile à traiter par des simples crèmes. Mais il est possible de proposer un traitement topique à utiliser de manière ponctuelle, avant un entretien ou une intervention en public par exemple», précise la Dre Eleonora Gambillara Thacher, dermatologue dans la région lausannoise. Ces crèmes permettent de limiter la dilation vasculaire pendant dix à douze heures, mais n’ont pas d’effet sur le long terme. Quelques séances de laser ou de lumière pulsée peuvent aussi permettre de fermer les vaisseaux superficiels et donc de diminuer les rougeurs, à condition que les traitements soient effectués avec une certaine régularité.
La forme inflammatoire de la rosacée, définie par l’apparition de petites papules et pustules, peut provoquer des boutons douloureux et des démangeaisons. Le métronidazole et, plus récemment, l’ivermectine topique ont fait leurs preuves. Il peut être également nécessaire de prescrire une antibiothérapie orale et, si la rosacée est résistante, de l’isotrétinoïne.
Acné
L’acné a souvent l’image d’une maladie de l’adolescence, pourtant nombreux sont les adultes qui consultent pour cette indication. Et l’impact de cette maladie sur la qualité de vie serait encore sous-estimé. En 2018, des chercheurs français ont réalisé une étude auprès de 1000 patients adultes souffrant d’acné. Même ceux présentant des formes légères à modérées déclaraient une diminution de leur qualité de vie, et certains rapportaient même des absences en cours ou au travail en lien avec leur acné. Si la majorité des adultes qui en souffrent ont développé la maladie dans leurs jeunes années, il n’est pas rare que les patients, le plus souvent des femmes, développent une acné après 25 ou 30 ans. Des solutions existent et l’âge ne doit pas être un frein à la consultation.
Certaines de ces acnés sont liées à l’usage de cosmétiques qui peuvent obstruer les pores de la peau et favoriser le développement de comédons. Utiliser chaque jour plusieurs couches de produits différents («layering») ou changer souvent de produits de soins ou de maquillage peut également favoriser l’apparition de boutons. Dans ce cas, la prise en charge est simple et les problèmes se résolvent le plus souvent avec un retour à une routine de soins simplifiée et des produits d’hygiène adaptés.
Les autres formes d’acné sont la conséquence d’interactions entre prédispositions personnelles et facteurs environnementaux. Si les éléments déclencheurs de l’acné ne sont pas encore tous connus, on sait par exemple qu’un stress intense et/ou prolongé peut favoriser l’apparition ou la résurgence de cette maladie inflammatoire. Avoir un membre de sa famille qui a de l’acné augmente également le risque. Chez les femmes, les fluctuations hormonales sont aussi mises en cause. «Beaucoup de femmes qui développent une acné à l’âge adulte avaient en fait jusque-là une contraception orale, souvent avec une action anti-androgénique depuis leur adolescence, ce qui a en quelque sorte masqué leur acné. Quand elles arrêtent leur contraception, l’acné réapparaît», explique la Dre Gambillara Thacher. La contraception est d’ailleurs considérée aujourd’hui comme un des éléments de l’arsenal thérapeutique contre l’acné chez les femmes. «Il faut bien connaître les antécédents et évaluer les facteurs de risques individuels, de thrombose notamment. Le traitement est toujours adapté à chaque cas individuel par le gynécologue», souligne la dermatologue.
Parmi les options thérapeutiques, les patients peuvent se voir proposer des traitements topiques, des antibiotiques sur une durée de quelques mois ou un traitement d’isotrétinoine dans les cas plus sévères ou dans les acnés cicatricielles.
Taches pigmentaires
Des taches, brunes mais parfois blanches aussi, peuvent apparaître après une exposition au soleil. Elles sont le signe que la peau ne parvient plus à faire face correctement au stress que représente l’exposition aux rayonnements. Ce signal doit donc amener avant tout à se protéger plus et mieux. «Une bonne protection, c’est avant tout éviter le soleil, surtout aux heures les plus chaudes, puis porter des vêtements couvrants et/ou filtrant les UV, et mettre un chapeau, rappelle la Dr Gambillara Thacher. Les crèmes solaires doivent être utilisées quand on ne peut pas éviter l’exposition solaire. Si l’on a tendance à avoir des taches, il faut choisir un indice 50 et en réappliquer en principe toutes les 2-3 heures en quantité suffisante.»
Une fois les taches apparues, les produits cosmétiques en vente libre permettent au mieux une atténuation, mais ne sont en général pas suffisamment efficaces pour les effacer totalement. Pour cela, quelques séances de laser peuvent être nécessaires.
Certaines femmes sont aussi confrontées à un autre trouble de la pigmentation, le mélasma, encore souvent appelé à tort «masque de grossesse». En effet, seuls 20% des cas surviendraient chez la femme enceinte. Les causes de cette hyperpigmentation ne sont pas encore complètement connues, mais la contraception hormonale peut en favoriser la survenue, l’arrêt de la pilule n’amenant cependant que rarement une amélioration. Là encore, l’exposition solaire peut favoriser l’entretien des taches, et une photoprotection est donc recommandée. La prise en charge repose sur un traitement d’attaque avec une crème contenant de l’hydroquinone, de l’acide rétinoïque et de l’acétate de dexaméthasone (trio de Kligman), puis un traitement d’entretien.
Cancers de la peau: il n’y a pas que le mélanome!
Quand on évoque le cancer de la peau, c’est bel et bien le mélanome auquel tout le monde pense en premier lieu. Et pourtant, s’il est le plus agressif, ce n’est pas le cancer de la peau le plus fréquent. Les carcinomes basocellulaires et spinocellulaires sont bien moins connus du grand public et pourtant ce sont eux que nous avons le plus de risques de croiser. Ces cancers sont liés à la photoexposition, mais se développent principalement chez les seniors. «C’est un peu comme si, arrivé à un certain âge, vous payiez l’addition de vos expositions au soleil des décennies plus tôt», explique le Dr Rastine Mérat, dermato-oncologue aux Hôpitaux universitaires de Genève (HUG). Adopter dès l’enfance des habitudes de protection lors des expositions solaires est donc primordial. Et arrivé à un certain âge, savoir reconnaître ces lésions cancéreuses est important. «Elles passent souvent inaperçues car il peut s’agir de petites lésions rosées ou rouges qu’on peut prendre pour un simple bouton. La lésion ne grossit pas toujours mais il faut consulter quand on constate qu’elle persiste au fil des mois», explique le Dr Mérat. Agir rapidement permet d’éviter que la lésion ne s’infiltre dans les tissus environnants et limiter ainsi les cicatrices lors de l’ablation.
Il est également important de discuter avec son médecin d’un éventuel traitement lorsque l’on présente des kératoses actiniques, ces petites plaques rouges ou à surface blanche rugueuse dont le nombre augmente généralement avec les années sur les zones exposées au soleil, mains et crâne pour les personnes chauves en particulier. Ces lésions ne sont pas cancéreuses mais peuvent évoluer au fil des années en carcinomes. «Les cancers de la peau non-mélanomes sont parfois vus comme des lésions qui vont évoluer très lentement, mais ce n’est pas toujours le cas, y compris chez des personnes très âgées, prévient le Dr Mérat. Et même si cela reste rare, certaines lésions peuvent devenir métastatiques. Donc, en cas de doute, mieux vaut en parler avec son médecin.»
________
Paru dans le hors-série «Votre santé», Le Nouvelliste/La Côte, Novembre 2019.

La peau des fillettes n’a pas besoin de soins pour adultes

Les dangers du vernis semi-permanent

Bien hydrater, la clé pour une peau en bonne santé
Un nouveau modèle pour explorer le renouvellement de lʹépiderme
Gros plan sur l'hidradénite suppurative, une maladie de peau méconnue et douloureuse

Dermatite atopique
Une peau sèche avec des plaques rouges, parfois suintantes, sur une ou plusieurs zones du corps, qui s’accompagne par de fortes démangeaisons. La dermatite atopique, plus connue sous le nom d’eczéma atopique, est une affection fréquente de la peau. En raison de l’inconfort qu’elle entraîne et de son impact sur l’image de soi, elle peut être vécue comme invalidante par ceux qui en souffrent. Environ 60% des patients développent la maladie au cours de leur première année de vie et 90% dans les cinq premières années. Si les symptômes ont tendance à s’atténuer, voire à disparaître avec l’âge, dans 10 à 30% des cas, ils persistent à l’âge adulte.

Acné
L’acné est une maladie du follicule sébacé formé par la glande sébacée et le poil. À la puberté, la glande sébacée sécrète du sébum en excès et trop épais, ce qui obstrue son orifice. C’est ce qui s’appelle la séborrhée. Cela provoque alors des comédons ouverts –les fameux points noirs– et des microkystes blancs, aussi appelés comédons fermés. Apparaissent également des pustules et des papules qui sont des petits boutons fermes et lisses.



