Six méthodes pour démasquer les allergies

1. L’interrogatoire
Toute recherche d’allergie débute par un examen clinique classique et un «interrogatoire» systématique et minutieux sur les circonstances de survenue de la réaction allergique. Pour l’allergologue, l’objectif est d’identifier un lien de cause à effet pour connaître les facteurs favorisant les symptômes allergiques et leur date d’apparition. Le cadre et le mode de vie sont également investigués: la manière de s’alimenter, de se vêtir, de dormir, de faire sa toilette ou de se maquiller, le type d’habitat, de chauffage, de revêtement de sol, d’ameublement, d’animaux de compagnie, ou encore le milieu professionnel. Dans cette enquête, les détails –même les plus insignifiants– ont leur importance. Pour les cas compliqués, la tenue d’un carnet de bord est utile: évolution des symptômes, aggravation ou amélioration dans telle ou telle situation, etc.
2. Les tests cutanés à lecture rapide
Indiqués en cas d’allergies respiratoires et alimentaires, d’allergies à la pénicilline et aux piqûres d’insectes, les tests cutanés immédiats sont effectués lors de manifestations telles que le rhume des foins, les allergies aux poils d’animaux, à la poussière d’acariens ou aux aliments. Les plus couramment employés sont les «prick-test». La méthode, qui consiste à piquer légèrement la peau au travers d’une goutte de solution contenant de l’allergène sur l’avant-bras ou le bras, permet de tester plusieurs allergènes en même temps. Si la zone concernée rougit, gonfle et/ou démange, le test est considéré comme positif pour l’allergène utilisé.
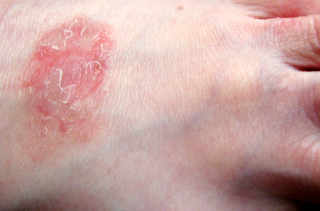
3. Les tests cutanés à lecture tardive
Pour un diagnostic d’une allergie de type retardé comme l’eczéma de contact, où les symptômes ne se déclarent que plusieurs heures après un contact, les «patchs-tests» ou tests épicutanés sont utiles en addition à la phase essentielle de l’interrogatoire. Le principe? On reproduit les symptômes en appliquant la substance à tester (le produit allergisant) sur la peau du dos à l’aide d’un timbre adhésif muni d’une cupule laissé en place pendant 48 heures. Les allergènes les plus fréquents sont donc testés simultanément, tels que: métaux, parfums, conservateurs, caoutchoucs, etc. On attend 48 heures pour effectuer un retrait des patchs chez le médecin, puis 72 et 96 heures pour interpréter les réactions. Si des rougeurs, démangeaisons, réaction d’eczéma ou encore vésicules contant du liquide font leur apparition, le test est considéré comme positif.
4. Les examens sanguins
Un test de dépistage global (dit de «screening») d’une quinzaine d’allergies respiratoires les plus courantes (pollens, acariens, poils d’animaux) permet d’identifier si le patient est allergique à un ou plusieurs allergènes. L’examen des anticorps spécifiques permet d’évaluer, de manière détaillée, la réponse à un antigène précis. Dans le cas des allergies alimentaires, un dosage des anticorps spécifiques peut être utile si l’on souhaite aller un peu plus loin en donnant une valeur indicative.
5. Les tests de provocation
Pour recréer les symptômes de l’allergie, on met l’organisme en contact avec les allergènes soupçonnés de le faire réagir. Comment? En respirant (par la bouche ou par le nez) ou encore en ingérant une substance allergénique. Ainsi, on procède à un test de provocation nasal ou oculaire pour une rhinite ou une conjonctivite; à un test de provocation oral pour une allergie alimentaire; et, plus rarement, à un test de provocation bronchique. Ils sont réservés aux cas complexes, comme par exemple lors d’un asthme professionnel où il s’agit d’identifier formellement la substance à l’origine de l’asthme pour des motifs administratifs. Ces tests s’avèrent souvent utiles, sinon nécessaires, lors de la mise en route d’une désensibilisation, afin de mieux cibler le traitement.
6. Les tests respiratoires
A la suite d’une auscultation des poumons pour repérer un éventuel sifflement, témoin d’une obstruction bronchique et signe précurseur d’asthme, la mesure du débit expiratoire de pointe («peak flow») est recommandée. Il s’agira de souffler le plus fort possible dans un tube pour identifier combien d’air sort des grosses bronches. La méthode reflète une éventuelle obstruction bronchique et permet de juger de la gravité de l’asthme, ou encore de dépister un asthme silencieux et de prévenir son aggravation. Autre test respiratoire: la mesure de l’oxyde nitrique qui permet d’identifier une allergie à l’oxyde nitrique (NO), un gaz produit par l'inflammation des bronches et que l’on expire.
Le cas de l’allergie aux médicaments
Mis à part pour la pénicilline, il n’existe pas de tests cutanés fiables. Le diagnostic repose surtout sur l’histoire du patient et de ses derniers traitements, sans oublier ses médicaments habituels (aspirine, tranquillisants, vitamines, médecine naturelle…). En cas de médication comportant de multiples substances, on va chercher à dissocier les prises pour isoler au mieux les effets de chaque molécule. Dans certains cas, un test de provocation est envisagé en dehors des périodes de maladie nécessitant le médicament. Le but est de poser un diagnostic différentiel pour voir si l’affection de base n’est pas elle-même à l’origine de l’éruption cutanée.
_________
Extrait de :
J’ai envie de comprendre… Les allergies, de Suzy Soumaille, en collaboration avec Philippe Eigenmann, Ed. Planète Santé, 2013.

Ne laissez pas les pollens vous gâcher le printemps!

Le choc anaphylactique, une réaction allergique violente

L'explosion des allergies printanières: "Un monde d'allergiques"
Premiers aliments et allergies